Odtwarzanie skóry bez przeszczepu
Naukowcy z Instytutu Studiów Biologicznych Salk opracowali technikę, która pozwala bezpośrednio przekształcić komórki otwartych ran w nowe komórki skóry. Podejście bazuje na reprogramowaniu do stanu "macierzystopodobnego" (ang. AAV-based in vivo reprogramming).
Przyda się to w leczeniu różnych uszkodzeń skóry (np. stopy cukrzycowej i oparzeń), a także do przeciwdziałania skutkom starzenia czy badania nowotworów skóry.
Nasze obserwacje stanowią wstępny dowód na regenerację in vivo całej trójwymiarowej tkanki, takiej jak skóra, a nie jak wcześniej wykazano, tylko poszczególnych typów komórek - podkreśla prof. Juan Carlos Izpisua Belmonte.
Wrzody skórne są zazwyczaj leczone chirurgicznie; wrzód pokrywa się przeszczepioną skórą. Gdy jest on jednak wyjątkowo duży, lekarzom może być trudno pozyskać odpowiednią ilość skóry. W takich przypadkach izoluje się komórki macierzyste skóry i po etapie hodowli w laboratorium przeszczepia się je pacjentowi. Procedura ta nie zawsze jest jednak skuteczna i wymaga czasu, co może narażać życie chorego.
Izpisua Belmonte i Masakazu Kurita, który ma doświadczenie w chirurgii plastycznej, wiedzieli, że kluczowym krokiem gojenia ran jest migracja albo transplantacja podstawnych keratynocytów. Te macierzystopodobne komórki są prekursorami dla różnych typów komórek skóry. Niestety, duże rany, w których doszło do utraty licznych warstw skóry, nie mają już podstawnych keratynocytów. Nawet jeśli się goją, komórki namnażające się w tym rejonie biorą głównie udział w zamknięciu rany i stanie zapalnym, a nie odbudowie skóry.
Panowie chcieli więc sprawdzić, czy bez pobierania z ciała da się te inne komórki bezpośrednio przekształcić w podstawne keratynocyty. Chcieliśmy uzyskać skórę w miejscu, gdzie nie było skóry, od której można by zacząć - wyjaśnia Kurita.
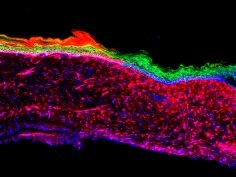
By ustalić, co trzeba zmienić, reprogramując, naukowcy zaczęli od porównania poziomów białek w 2 typach komórek: zapalnych i keratynocytach. W ten sposób zidentyfikowali 55 czynników - białek i RNA - potencjalnie zaangażowanych w definiowanie unikatowej tożsamości podstawnych keratynocytów. Później metodą prób i błędów i na drodze dalszych eksperymentów zawęzili listę do 4 czynników, które mogłyby pośredniczyć w konwersji do keratynocytów.
Gdy miejscowo potraktowano nimi wrzody skórne myszy, w ciągu 18 dni rozwinął się tu nabłonek. Z czasem rozrósł się i połączył otaczającą skórę nawet w rozległych zmianach. Podczas testów molekularnych czy genetycznych 3 i 6 miesięcy później wygenerowane komórki zachowywały się jak zdrowe komórki skóry.
By zoptymalizować technikę, naukowcy planują kolejne badania. Chcą też przetestować dodatkowe modele wrzodów.




Komentarze (0)